这个患者到底什么情况?
作者|朱继红 北京大学人民医院急诊科
来源|急诊病例研讨会(微信号: xdyybl)
病例简介
患者女性,54 岁。
3 小时前头晕、视物模糊摔倒后,持续胸闷、喘憋伴大汗,2 分钟前突发意识丧失,院前急救医生实施 CPR 自主心律恢复后送入我科。
3 小时前,患者坐位时突感头晕、视物不清,意识稍模糊,无保护姿势下摔倒在地,后自觉胸闷、喘憋,卧床休息无缓解,症状加重伴大汗,呼叫 120。
院前急救医生于 20 min 前到达现场,发现患者意识丧失、大动脉搏动消失,立即予以持续心脏按压,建立人工气道,简易呼吸器呼吸,建立静脉通道静推多巴胺40 mg。
3 min 后心脏恢复自主节律ECG(fig 1 ~ 3):窦性心动过速,SI/SII 明显增宽、出现切迹,avR 导联 ST 段抬高,SIQIIITIII,V1 导联呈 QR 型,V2 ~ V4 呈 M 型,V5/V6 S 波增宽,TV1 ~ V4倒置。患者血压恢复(数值不详),神志未恢复,转运至我科。
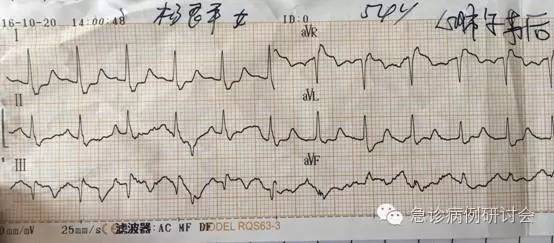
fig-1
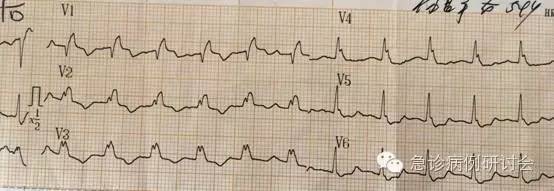
fig-2

fig-3
急行心电图检查(fig-4):室性逸博心律,HR 为 6 ~ 8 bpm。非可电击心律,立即给予持续胸外心脏按压、肾上腺素 1 mg 静推,3 min 后重复肾上腺素1 mg,按压 5 min 后,心电监测提示自主节律恢复(fig-5),听诊未闻及心音,未触及大动脉搏动,心率速降 40 bpm 以下,仍为交界区-室性逸博心律,立即实施心脏按压,重复给予肾上腺素1mg静推,此后反复数次心脏按压 + 肾上腺素静推--恢复窦性自主节律、电复苏成功--无大动脉搏动、机械复苏不成功--交界区、室性逸博心律--按压。20min后予机械胸外按压装置持续心脏按压,并予肾上腺素 0.2 ~ 0.4 mg/min 静脉持续泵入。积极予以亚低温实施脑保护。
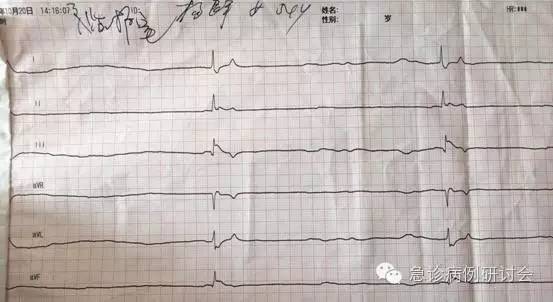
fig-4

fig-5
查体可见患者眶周明显瘀斑,瞳孔直径 5 mm,对光反射消失,双肺呼吸音粗,双下肺呼吸音减低,腹软,双侧巴氏征未引出。患者动脉血气回报:pH < 6.8,PCO248mmHg,PO2406mmHg,K+5.6mmol/l,Lac>15mmol/l。心肌标记物回报:TNI 0.21 ng/ml,BNP 575 pg/ml。D-Dimer 3760 ng/ml。
给予高级心肺复苏同时,追问患者病史、心跳骤停前表现,家属诉患者高血压未规律诊治,心脏病(具体不详);既往下肢静脉炎病史;无业,长期久坐打麻将,近期由于双下肢水肿就诊于多家医院,未明确诊断病因,具体不详;否认药物过敏史。
一
病例特点
1、中年女性,无业,平时久坐。
2、晕厥前兆一次,2.5 小时后出现心跳骤停。
3、高血压、心脏病史,下肢静脉炎史。
4、非可电击心律,电复苏成功、无有效机械收缩,为继发型电-机械分离即PEA,未出现 ROSC。
5、心脏自主节律时 ECG 提示:完全性右束支传导阻滞图形,右室负荷增大表现。
6、D-dimer 增高。
高度怀疑大面积肺栓塞为导致心跳骤停的直接原因。患者处于濒死状态,机械装置持续心脏按压,急行床旁 UCG 检查(fig 6 ~ 8):心室短轴切面可见右室舒张末期内径 > 左室舒张末期内径;室间隔平直、左室呈 D 型;室间隔收缩晚期向右室膨出,舒张晚期向左室膨出;心尖四腔心可见右房、右室内径明显增大,右室心尖部收缩正常、游离壁运动减弱,多普勒可见三尖瓣中量反流。符合急性肺栓塞导致的右室负荷过重的表现。
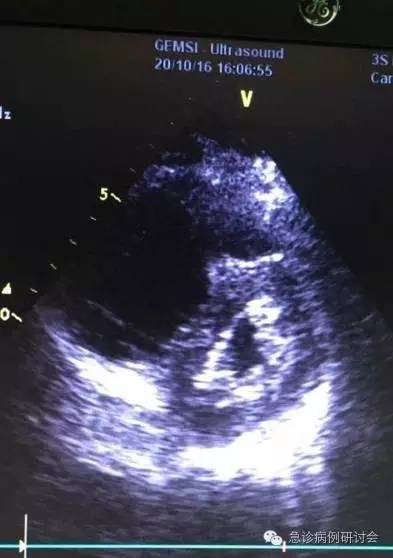
fig-6
家属签署溶栓同意书后,于持续心肺复苏过程中开始静脉 rt-PA 治疗:患者体重约 80 kg,给予阿替普酶负荷量 10 mg 静推,90 mg 于 2 小时内静脉泵入。间断评估患者自主呼吸及循环,在开始阿替普酶治疗后 2.5 小时,患者 ROSC,瞳孔对光反射恢复,角膜反射灵敏,血压维持在 85 ~ 120/50 ~ 65 mmHg,停止心脏按压,逐渐停用肾上腺素泵入治疗。
ECG(fig-9):窦速,I 导联 S 波由 80 ms 缩短至 40 ms,深度由 0.25 mV 变浅为 0.15 mV;III 导联出现 QRS 波电交替,可见 r 波,T 波倒置变浅。提示右心负荷明显减小。

fig-7
患者 ROSC 后出现 AKI,6h 无尿,建议行持续血液净化治疗,家属拒绝。
二
有以下几种考虑
1、急性肺栓塞诊断是否成立;是否存在其它可能病因。
2、诊断急性大面积肺栓塞时 ECG/UCG 哪些征象的特异性相对较高。
3、长时间持续心肺复苏过程中静脉溶栓的指征及禁忌症。
4、急性致命性大面积肺栓塞的急诊救治流程还有哪些方面需要改进。
三
查房意见
1、此患者以心跳骤停为首发表现。如果采用 2014 ESC 发布的 PE 指南,不管是 Wells评分还是 Geneva 评分患者都被评估为低PE可能性。但急性致死性大面积肺栓塞是急性肺栓塞最为严重的一种情况,一些极其经典的急性肺栓塞造成的右室后负荷增加 --- 右室扩张 --- 三尖瓣功能不全 --- 右室壁张力增加 --- 右室收缩力下降等表现会很明显。
① ECG:
SIQIIITIII 是右室负荷增加的特征表现,是PE的典型征象,其诊断肺栓塞的阳性预测值高。患者溶栓后 SIQIIITIII 的动态演变是溶栓有效的指征之一。除此以外,完全性或不完全性 RBBB、V1 导联 QR 形态均为右室负荷增加的特异表现。
PEA:患者经高质量心脏按压及肾上腺素推注后,电复苏成功,可恢复窦性节律,心率为 80-100 bpm,但听诊未闻及心音,未触及大动脉搏动,无有效血流恢复,说明机械复苏未能恢复有效血流,导致得以建立的窦性节律迅速消失,是典型的继发型PEA表现。PEA原称电机械分离。继发型 PEA 是梗阻性休克的特征表现,见于张力性气胸、心包填塞及大面积 PE,此种情况下,解除梗阻是恢复有效血流唯一有效手段(除外体外循环技术)。
② UCG
UCG 表现是 PE 患者危险分层及治疗方案选择的重要依据。除此以外,超声还能够鉴别导致 CA 的其它原因,如,急性大面积心肌梗塞、张力性气胸、主动脉夹层、心包填塞、严重低血容量等。
Mcconnell征:右室壁心尖部运动相对正常,右室游离壁运动明显减低。Mcconnell 征很少发生于其它原因,如原发性肺动脉高压、右室梗死、肺源性心脏病等导致的右室功能不全。此征诊断肺栓塞的特异性很强。此患者在溶栓治疗开始后,自主循环短暂恢复时即可观察到明显的 Mcconnell 征。
60-60征:肺动脉前向血流加速时间(Tacc)缩短至低于 60 ms、三尖瓣反流压差(TRPG)升高小于 60 mmHg 称为 60 - 60 征。
Mcconnell 征结合 60 - 60 征诊断急性肺栓塞的特异性可达94--99%。
UCG 的其它表现如右心/左心舒张末期容积比值>1或右心室舒张末期内径 > 30 mm;肺动脉收缩压 > 30 mmHg;三尖瓣反流速度 > 2.8 m/s;室间隔矛盾运动都是诊断右心功能不全的可靠指标。是急性 PE 的常见间接征象。
2、心跳骤停后的溶栓治疗
解除梗阻是治疗 PE 导致 CA 的重要手段。外科取栓在 CPR 期间难以实现,因此静脉溶栓是可行性更高的治疗手段。根据患者的体重、血栓负荷选择了阿替普酶 100 mg:负荷量 10 mg,余量 2 小时泵入的方案。患者成功 ROSC。但再灌注治疗后并发 AKI,家属拒绝行 CPB 治疗,使患者不可避免的走向了生物学死亡。
已发布的各指南都未将溶栓治疗纳入一线推荐治疗,对心跳骤停后或 CPR 过程中溶栓的药物及方案均无具体推荐。急需我国的急诊同仁组织多中心研究,确定最佳的治疗方案。