
开讲啦
俗语说“十人九痔”,不少痔疮患者都对时常出现的便血现象见怪不怪。医院里常常能听到不少患者发现便血许久却自以为是痔疮没当回事,结果一查竟是直肠癌。
痔疮与直肠癌是两种截然不同的疾病,因此不要嫌弃,排便后回头查看一眼大便的颜色和性状,自己是最早发现早期细微症状的人。
关注大便的变化,比如颜色、性状、次数等有无改变,对自己的健康状况有所了解,可以做到防患于未然。
便血症状不同
便血是直肠癌和痔疮共有的症状,尤其是内痔,在体表看不到痔本身,因此成为影响这两种疾病鉴别的主要原因。
但是观察这两种疾病的便血特点,只要大家细心,可以简单分辨:
首先是便血症状不同。痔疮便血一般颜色鲜红,而肠道肿瘤出血多呈暗红色,含黏液。

痔疮患者的大便有血,一般都是“被动”出血。这是因排便时大便擦伤痔(曲张的静脉团)患处,血液多数是随着大便排出后滴下来。因此与粪便不相混合,更没有粘液存在。所以一般是大便表面带血,便后手纸带血,便血的颜色多为鲜红色。
直肠癌的出血是“主动”出血。这是因为肿瘤本身表面破溃,不断地出血或渗血。再由于直肠癌位置常常高于内痔,因此当大便在直肠储存时,会与直肠癌出血混合,造成大便内混杂有血液。
可见,直肠癌的大便带血为陈旧性出血,因此血液颜色多见暗红或果酱色,时间长了甚至大便内的血液变成黑色。
同时因直肠癌破坏直肠粘膜而产生粘液分泌,以及继发局部感染流脓,所以大便本身还会带有粘液和脓液,后者又被称为脓血便。
大便形状和
排便习惯
其次是大便形状和排便习惯改变。痔疮一般不会改变大便习惯和形状,而直肠癌会出现排便规律变化,大便呈扁形或带沟槽痕迹。
正如上述,痔疮是曲张的静脉团,所以便血多表现为无痛性、间歇性,有时还会有肿块(静脉团)从肛门脱出。
对于脱出的痔,手指按压后很软,和身体其它部位的静脉一样,可以被压扁,或者推回肛门内。如果内痔长期脱出,会出现疼痛和硬结感,这是因为曲张的静脉团内形成了血栓。
直肠癌作为实体肿瘤,位置固定,质地较硬,一般不会出现脱出肛门的情况。
也正因为直肠癌在直肠局部固定生长,会导致直肠壁僵硬、受压,从而出现大便次数增多、肛门坠胀,里急后重、排便后不久又出现便意,但却无粪便排出或仅排出少量粪便。
肿瘤进一步生长还会导致直肠管腔狭窄、甚至部分堵塞直肠,从而导致大便困难、大便变细等。少数患者还会因直肠梗阻出现腹痛、腹胀等。而痔疮则极少会引起这些症状。
当直肠癌到了晚期之后,还会因肿瘤侵犯周围组织和器官,出现尿频、腹部疼痛、骨盆疼痛等;肿瘤长期消耗人体,则会出现贫血、体重下降、疲劳等情况。
发现后怎么办
发现有便血、大便中有黏液、大便习性改变等,就要引起注意,去正规医院先做个简单的粪便潜血试验、直肠指检,可以初步判断。若有进一步需要,做一次肠镜可以准确诊断。
早期发现总是比被迫治疗来得划算,粪便潜血试验检查费用在20元左右,直肠指检检查费用在10元左右,肠镜检查费在300元左右。
前两项是基础筛查,应该每年坚持查一次,若粪便潜血试验发现消化道出血,需肠镜等检查明确原因。
推荐50岁以上人群至少做一次肠镜,若无异常每10年做一次肠镜。若家族中有患癌成员、平时里大便不规律,推荐40岁开始做一次肠镜,根据检查结果以后每5~10年复查。
1. 粪便潜血试验
我们知道大肠癌少有症状,出血是其中较容易发现的症状之一。出血量较大时可用表现为暗红色血便,可被肉眼发现;而少量出血时一般不会有便血、黑便等表现,粪便外观肉眼没有异常,但通过粪便潜血试验可以对消化道内极少量的出血做出诊断。

其实不止大肠癌,包括胃癌等消化道肿瘤,在肿瘤发生的早期,肿瘤会侵犯粘膜及粘膜下血管导致出血,这种小量的出血用肉眼难以判断,这时可以通过的粪便潜血试验发现是否有隐匿的消化道出血。
粪便潜血试验是早期发现大肠癌的重要手段,也是目前国际通用的筛查方法。因为这种试验很灵敏,其他常见消化道出血如痔疮、胃溃疡也可能会导致阳性,因此需要做直肠指检或肠镜进一步明确出血原因。
2. 直肠指检
直肠指检是区别痔疮与直肠癌最基本、最简单、最有效的检查方法。
这种检查方法就是医生将手指伸入肛门内,根据手指触及直肠四周粘膜进行检查,得出初步诊断。
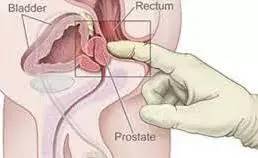
如果感到内部有凸起的小粒则可能为痔疮。而如果感到肠内有菜花硬块或边缘隆起中央凹陷的溃疡,或者合并肠腔狭窄,检查后指套上沾有血液、浓液和粘液者,则要高度怀疑直肠癌。
一般说来,肛门指检能发现75%以上的直肠癌,是一种常用的筛查手段。但是受限于医生手指的长度,对于直肠上端的肿瘤难以探及。
3. 肠镜检查
肠镜检查是诊断大肠癌的最直接手段,也是发现早期大肠癌的有效手段。
肠镜检查不仅可清晰地观察肠道,并可取活检做病理学检查。
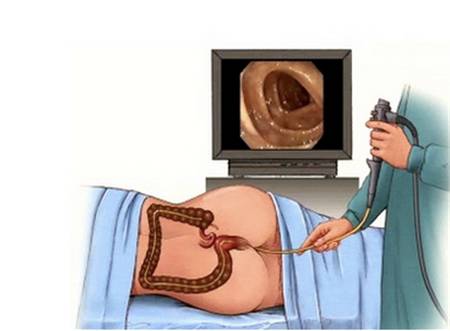
大部分的大肠癌来源于腺瘤癌变,大于2厘米的腺瘤有一半以上都会发生癌变。
然而从腺瘤的发生,到癌变的发生,可能要经历数年甚至更长的时间,如能在腺瘤未癌变或者早期癌变的无症状阶段,通过肠镜检查发现并经内镜微创治疗,则可以阻断了其向癌转变的机会。
根据2015年中国癌症统计报告,我国结直肠癌发病率正在逐年攀升,但50岁以上人群接收肠镜检查的比例只有不足15%,而美国这个比例为65%。
4. CT、抽血和基因筛查
若患者拒绝做肠镜检查,可选择在有结肠重建技术的单位进行CT检查,也可以发现肠壁病变。出于CT有辐射性,且发现早期病变优势不如肠镜,因此较少于早期检查,是无法进行肠镜检查的另一种选择。
抽血进行的是“Septin9基因甲基化检测”。目前这项检测已获得国家食品药品监督管理总局(CFDA)的批准(敏感度74.8%,特异度97.5%),可用于结直肠癌早期诊断的临床检测。
原来,结直肠癌细胞中Septin9基因高度甲基化,是大肠癌变特异性标志物之一,而正常组织中不会出现。
Septin9检测最大的优势在于可以全程监控肿瘤发展,在肿瘤发生非常早期的时候即可灵敏检测到,其灵敏度及检出率是现行大肠癌临床检测方法的4倍以上,被誉为最先进有效的早期大肠癌检测方法。
这种先进的检测方法非常方便,仅需抽取上臂的静脉血就可实现检测,所以患者的依从性也大大提高。
另外,基因筛查也是发现肠癌的一种途径,尤其是给给林奇综合征的家人建立“预警”,提示有较高可能患有林奇综合征相关肿瘤。
最后总结:如果发现暗红色便血、脓血便,大便习惯改变(便意频繁、大便变细等)或伴有腹痛、消瘦、乏力。出现以上症状应及时到医院就诊,避免误以为痔疮、慢性痢疾、慢性肠炎等疾病,延误诊断和治疗。
患者最爱追问的肠癌疑难
我的大肠癌会遗传吗?
每当得知自己患了大肠癌,患者和家属就会急切地问这个问题。
的确,大约20%的大肠癌伴有家族聚集性。但很多非遗传因素例如饮食、肥胖、生活习惯等,在大肠癌的发生中也起到了重要作用。
所以,要想准确地预测患者亲属是否也会遗传,并找出致病基因,目前的医学进展还达不到。
不过,有一类遗传性大肠癌目前研究得比较清楚,能准确地筛查出致病基因缺陷,并预测患者后代或亲属患大肠癌的概率——林奇(lynch)综合征,也叫遗传性非息肉病性大肠癌(HNPCC)。
100多年前,美国病理学家Aldred Scott Warthin发现他的女裁缝闷闷不乐。原来,她家的许多成员都得了肠道或女性生殖器官的肿瘤,她觉得自己迟早也会得癌症。果然,这位女裁缝后来患子宫内膜癌去世。Warthin将该家族称为癌易感家族。
后来,学者们经过大量临床和基础研究,发现林奇综合征是常染色体显性遗传性疾病,占全部大肠癌的5%~15%。林奇综合征不仅发生大肠的恶性肿瘤,也可发生子宫内膜癌、胃癌、卵巢癌、小肠癌、输尿管和肾盂癌、脑癌、胆管癌、皮肤癌等肠外恶性肿瘤。
目前,基因筛查成了分辨、诊断林奇综合征的重要手段。
肠癌是吃出来的病吗?
有句话叫病从口入,用来形容肠癌是最合适不过的。大城市居民偏好大鱼大肉等高脂肪、高蛋白、低纤维的食物,是比较明确的易患肠癌的生活方式。
与结直肠癌发生密切相关的生活方式有:体重超标,爱食腌制红肉,高热量高脂肪饮食,缺乏锻炼。
世界卫生组织将加工肉制品列为“一类致癌物”。现代医学研究证实,腌肉腊肉等加工肉制品是诱发食管癌、胃癌的高危因素,而长期过量食用红肉也会增加肠癌的患病机会。
正确的做法应该是少吃或不吃加工肉制品,避免过量进食红肉,更要慎选肉类烹调方式。
在世卫组织已确定的致癌物中,与饮食有关联的有槟榔、烟草、酒精、苯并芘等多环芳香烃、黄曲霉素、亚硝胺、丙烯酰胺。
其中,苯并芘在烧烤肉类尤其是烤焦的肉中含量较高,黄曲霉素主要在花生、玉米、稻米、大豆、小麦等粮油产品中,亚硝胺主要在腌制和熏制食物中常见,丙烯酰胺则在油炸和烧烤的淀粉类食品,如炸薯条、炸土豆片等中含量较高。
大肠息肉会癌变吗?
肠癌也可以说是拖出来的病。现在医学已经很明确,约占95%以上的大肠癌就是由大肠息肉演变而来的。
演变过程为:小息肉→大息肉→重度不典型增生→原位癌→浸润性癌。一般这个过程可能需要5~15年不等(当然存在少数进展较快的病例)。
正常情况下,肠道粘膜是光洁平坦的,若局部受到了损伤或刺激,加速修复的消化道粘膜可能刺激局部出现过度增生,于是在肠道表面形成一个小的隆起或凸起,称之为息肉。
大肠息肉之所以令人担心,是因为其本身可能就是恶性的、或者有发展成为大肠癌的隐患。现在医学已经很明确,即使一开始可能是良性的息肉,随着时间的发展也可能向恶性转变,尤其是那些基底宽、个头大的息肉。
任何人都可能长息肉,但我们自身是没有感觉的,不通过专门大肠的钡剂造影或肠镜检查,几乎是难以发现的。因此有计划的筛查,就显得非常有必要。
有预防肠癌的药物吗?
近期知名医学杂志《JAMA Oncol. 》刊登了哈佛医学院的一项临床研究,该研究表明:每周1片阿司匹林可有效预防结直肠癌。
阿司匹林虽然证实有预防癌症的作用,但原理尚未完全阐明,还有不少问题等待明确。一些深入研究发现,阿司匹林并非对所有人都有预防结直肠癌的效果,还与个体的基因组有关系。
目前来说如果本身就有心血管疾病需要使用阿司匹林,但用无妨,注意副作用即可。但如果本身不需要使用阿司匹林,想通过阿司匹林来预防结直肠癌的人来说,我们有几个建议:
1. 在医生指导下使用。
2. 定期做肠镜检查更有意义。
3. 防癌还需从多方面入手,心理上不要寄托太多希望在药物上。
阿司匹林肠溶片建议早上起来吃早饭前服用,喝第一杯水的时候,可以在血液最黏稠的时间里发挥作用。
(本科普系列献给2017年广州科技活动周)
时常便血 是痔疮还是直肠癌? #马医生科普公开课1# --- 消化病公益科普1002帖
马医生推荐