作者:上海交通大学附属第六人民医院内分泌代谢科 应令雯 周健
实时动态血糖监测(real-time continuous glucose monitoring,RT-CGM)是近年来逐步应用于临床的新型动态血糖监测技术,能在反映即时血糖信息的同时提供血糖报警、预警功能,从而更为全面地显示血糖波动的特征,协助糖尿病患者(特别是1型糖尿病患者以及血糖波动大的2型糖尿病患者),进行即时血糖调节。
Q
是否每位患者都需要进行RT-CGM?哪些患者是适宜人群?
A
目前国内外指南均对两种CGM技术进行了功能定位——专业CGM技术(回顾性CGM系统)以及个人CGM技术(RT-CGM)。专业CGM技术基于回顾性CGM系统,需要患者持续佩戴仪器3~14天,在监测期间,医生以及患者均无法查看结果,监测结束经下载后才能获得回顾性血糖监测的结果,医生可直接根据结果指导治疗。回顾性CGM系统无高、低血糖预警和报警功能,但操作简单,一般推荐患者有规则地间歇性使用。个人CGM技术,即RT-CGM。
2011年,美国内分泌学会(ACE)联合糖尿病技术协会及欧洲内分泌学会制定了《内分泌学会CGM临床应用指南》,提出了RT-CGM的适应证。2016年2月,美国临床内分泌医师学会(AACE)与ACE发表了《CGM临床应用共识》。随着RT-CGM技术的逐渐广泛应用,相关的临床研究不断开展,对于RT-CGM适合人群的研究也在深入探讨之中。
目前推荐适应证如下。
1. 糖化血红蛋白(HbA1c)<7%的儿童和青少年1型糖尿病患者,使用RT-CGM可辅助患者HbA1c水平持续达标,且不增加低血糖发生风险。
2. HbA1c ≥ 7%的儿童和青少年1型糖尿病患者,如有能力每日使用和操作仪器。
3. 有能力接近每日使用RT-CGM的成人1型糖尿病患者。
4. 胰岛素治疗的2型糖尿病住院患者,使用RT-CGM可减少血糖波动,使血糖更快、更平稳达标,同时不增加低血糖风险。
5. 围手术期2型糖尿病患者,使用RT-CGM可帮助患者更好地控制血糖。
6. 非重症监护室使用胰岛素治疗的患者,应用RT-CGM有助于血糖控制并减少低血糖的发生。
由于我国RT-CGM技术临床应用的时间和积累病例数尚有限,其临床应用适应证需积累充分的资料后方可提出,因此,上述适应证可为我们临床选择合适患者进行RT-CGM提供借鉴。
Q
RT-CGM临床特点有哪些?
A
RT-CGM在提供即时血糖信息的同时提供高/低血糖报警、预警功能,协助患者进行即时血糖调节。其临床特点主要表现在以下3点。
实时显示血糖波动趋势
这一特点获益最大人群是血糖波动频繁的糖尿病患者。RT-CGM能显示即时血糖变化趋势,给出向上或者向下的“箭头”,以预测未来30~60分钟的血糖变化,如,一个向上的“箭头”代表过去20分钟内血糖升高幅度在1.1~2.2 mmol/L之间,两个向上“箭头”代表过去20分钟内血糖升高超过2.2 mmol/L。开启该功能将指导患者决定下一步措施:是加餐以预防低血糖还是追加降糖措施以降低血糖。
高/低血糖报警功能
这一特点获益最大的人群是易发生无症状性低血糖的患者以及HbA1c未达标患者。针对上述患者开启此功能,能在患者发生高血糖或低血糖之前进行报警,通过及时复查指血血糖和相应处理来改善患者的血糖波动。如,注射胰岛素的患者在开启低血糖报警功能后,能在正常工作、驾驶、运动的同时更方便地管理血糖。同样,高血糖报警能有效管理餐后血糖波动。
调整患者自我血糖监测(SMBG)的频率
该功能获益最大的人群是过度或过少进行SMBG的糖尿病患者。对于很少进行SMBG的患者来说,RT-CGM能为他们提供进餐、运动、使用胰岛素等措施的依据。而对过于频繁进行SMBG(比如每天测10次以上血糖)的患者,RT-CGM能让他们减少痛苦。
Q
接受RT-CGM的人群是否就不再需要常规血糖检测来确认?
A
CGM技术的核心是葡萄糖感应器(sensor),通过其检测皮下组织间液的葡萄糖浓度而反映血糖水平。由于CGM检测到的血糖值是组织间液葡萄糖值,而非静脉血或毛细血管血糖值,因此,接受RT-CGM的人群同样需要常规的毛细血管血糖检测来校准确认。
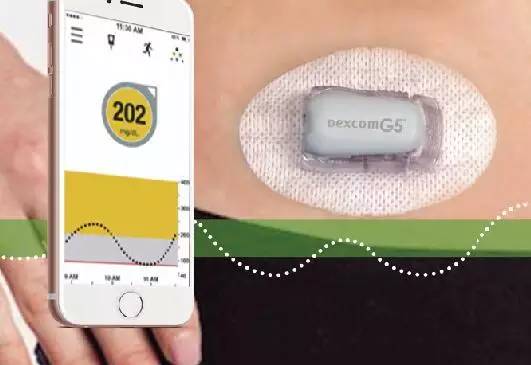
Dexcom G5动态血糖系统示意图
2016年12月20日,FDA批准了Dexcom的G5动态血糖系统(属于RT-CGM)的临床使用,允许其在2岁及以上的糖尿病患者中代替毛细血管血糖检测来决定糖尿病治疗方案的调整,即根据G5的监测结果可以直接调整糖尿病治疗方案,而不需要毛细血管血糖检测进行确认,但每天仍需要至少检测2次毛细血管血糖进行校正。
该系统的最大特点是可使用智能手机配合相应的App作为血糖数据的接收端,并可将血糖值与他人分享,从而大大简化了CGM系统的操作难度。
Q
如何评估当前RT-CGM的准确性?
A
目前评估RT-CGM技术准确性主要采用连续误差栅格分析,或者是2004年 科瓦奇维(Kovatchev)等在传统误差栅格分析基础上建立的CGM临床评估新方法。
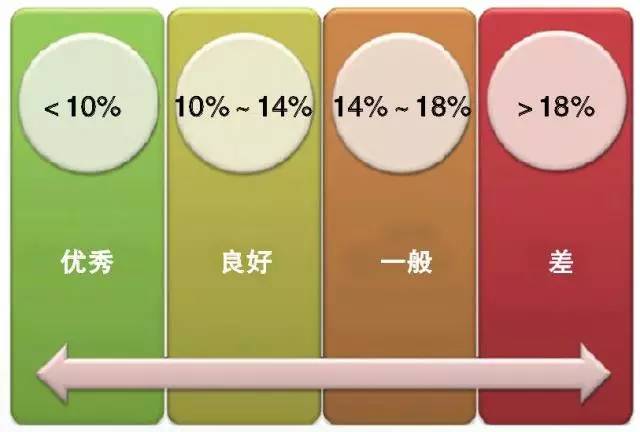
CGM技术准确性的评估(以MARD为例)
当检测数据位于A + B区的比例越高,则认为该检测方法的临床准确度越高。我们课题组在国内曾经组织开展了多中心研究,对RT-CGM系统的准确度进行评价,其连续误差栅格分析结果显示,有99%的YSI-Sensor配对数据值落在A区和B区(89%在A区,10%在B区)。根据血糖变化率的分析结果显示,96.9%的YSI-Sensor配对数据值落在A区和B区(90%在A区,6.9%在B区)。
此外,还可采用平均绝对差(MARD)评估CGM技术准确性。一般而言,MARD <10%,为优秀;10%~14%,为良好;14%~18%,为一般;而>18%,则为差。
如何正确解读RT-CGM的结果?
影响RT-CGM结果的因素有哪些?
FDA最新批准的半自动闭环系统是否可称之为革命性?
CGM系统当前存在哪些不足?如何改进?
更多动态血糖监测之Q&A,敬请关注明日本公众号更新。
来源:中国医学论坛报2017.7.27
尊敬的畅言客户,您好。您所使用的网站评论功能已广告作弊被限制使用,如有疑问,请咨询客服电话400-780-9680。