这份“新英格兰杂志”病例,病史采集细致入微,临床思路甚是缜密。
编译 | 兰蕙
来源 | 医学界急诊与重症频道
病史简介(内容较长,重点部分已标记)
患者女性,21岁,学生,因“旅游后发热、头痛、肌痛4天”就诊。
现病史及住院经过(原来国外就诊流程是这样的):
4天前,患者出现发热、寒战、乏力、眶后疼痛、畏光等不适,于其所在学校的附属医院就诊。2天后,患者症状进一步加重,出现左下腹痛、双侧膝关节疼痛,随后转诊至另一家医院急诊科进一步评估病情。
对乙酰氨基酚治疗后,患者仍高热不退,遂予冰毯物理降温,当时静脉补液超过7000ml。入院后第2天,予强力霉素和头孢曲松钠静脉治疗。入院后第3天,患者出现咳嗽伴轻度胸痛、血氧下降,予鼻导管吸氧4L/min调整至面罩给氧15L/min。复查胸部平片,两肺弥漫性、磨玻璃样改变, 以双肺下叶为主。
继续予强力霉素治疗,停头孢曲松,加万古霉素、哌拉西林他唑巴坦静脉输液治疗。患者转诊至另一家医院的ICU。
入ICU后,进一步完善相关检查,予口服奥司他韦,加用碳酸氢钠,继续补液治疗;呋塞米静脉注射利尿,尿量3000ml,并用直升飞机送到这家医院的另一个医疗重症监护病房进一步治疗。
患者发热无规律性,畏光,头痛,散在肌痛持续存在。
既往史:
患者有焦虑症、运动性哮喘,“扁桃体及增殖体切除术”病史。
服药史:“西酞普兰”;无药物过敏史。
居住地新英格兰。
无吸烟史,偶尔吸食大麻,很少喝酒。
入ICU后体格检查:
患者烦躁、精神萎。T 37.2℃,P 80 bpm,BP 112/57 mmHg,RR 22 bpm,高流量吸氧50L/min,吸入氧浓度0.5,SPO2 97%。上颚有少许出血点,睑结膜充血,轻度颈抵抗。胸部听诊,双肺可及啰音,全腹部轻压痛,以左下腹为主。大腿、手臂、下腹部可见丘疹(图1)。上臂止血带束缚5分钟后没有加重出血点。其余体格检查未见异常。
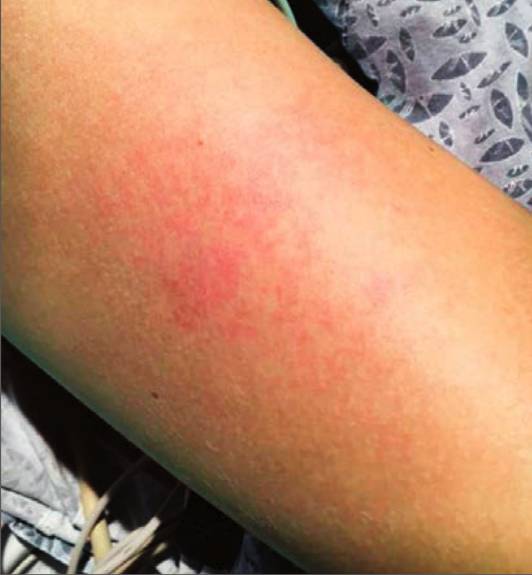
图1:患者皮疹,图片来自“新英格兰杂志”该病例文献
辅助检查:
血涂片找疟原虫阴性,疟疾抗原、流感病毒PCR均阴性;妊娠阴性。
尿常规:黄色,轻度浑浊,酮体+,隐血1+,比重1.012,pH 5.0;高倍镜视野下见0-2个红细胞,未见白细胞,低倍镜下见0-2个透明管型。
首次胸片:未提示肺局灶性病变、肺水肿、肺门病变。
复查胸部平片:两肺弥漫性、磨玻璃样改变, 以双肺下叶为主(图A)。
再次复查胸片提示:双肺进展,左肺渗出明显,左侧新发少量胸前积液,左肺可能伴有肺不张(图B)。

图A-B:患者胸片,图片来自“新英格兰杂志”该病例文献
腹部平片:提示小肠积气,不存在肠管异常扩张、梗阻,或游离气体。
4小时后,腹盆腔增强CT示,右下腹数枚亚厘米级的肠系膜淋巴结,肠壁无增厚,无肠道梗阻、腹水 或肝脾肿大,双肾外观不均一。
血红细胞计数、阴离子间隙、血糖水平、乳酸、乳酸脱氢酶、淀粉酶、脂肪酶、肌酸激酶、肝功能正常、类风湿因子、抗核抗体和抗中性粒细胞胞浆抗体(-)。
嗜异性抗体,流感和艰难梭菌(-),血、尿培养(-),腰穿,脑脊液白细胞、红细胞、蛋白、葡萄糖正常。
心电图、心超正常。
头颅CT正常。
从患者提供的病史中得知,患者近期有外出旅游史:
发病前27天, 患者刚结束美属维尔京群岛为期10天的旅行;
发病前6天,患者刚结束印度尼西亚农村为期16天的生态旅游。
于是,医生根据患者的旅行路线和外出时间,绘制了一幅按发病时间逆推的“旅游路线时刻图”,图2。

图2:患者“旅游路线时刻图”,图片来自“新英格兰杂志”该病例文献
患者既往身体状态良好,接诊医生表示根据患者病情,感染可能性大,于是尝试从患者旅行的区域和旅游细节中寻找感染病原体的线索。
患者诉在穿过阿拉伯联合酋长国去印度尼西亚航班上,旁边旅客有间歇性咳嗽。患者旅行前没有接种疫苗,也没有对疟疾作预防性治疗。
患者在印度尼西亚旅游期间有使用蚊帐,但仍被蚊虫叮咬。她喝煮沸的水、巴氏消毒过的奶,吃的米饭和豆子、熟肉,清洗后的水果但没削皮。
她参观了丛林、种植园;接触了大象、牛犊、幼年的短尾猴;观察了猫、 狗、蝙蝠、鸡和牛,但没有密切接触。她在丛林的小溪、池塘、瀑布游过泳。
她提到,在旅游过程中,其两侧手腕上出现一个小的、不痛不痒的皮疹,随后向心性扩散,自行好转。期间性伴侣只有她男友,并且有使用避孕套。
病史小结:
1.患者21岁,女性,居住在新英格兰农村,于美属维尔京群岛 、印度尼西亚岛旅游回来后出现发热、头痛、肌痛,随后病情进一步加重,肺部进展明显,出现呼吸困难,伴急性肾损伤。
2.查体,轻度颈抵抗;胸部听诊,双肺可及啰音;全腹部轻压痛,以左下腹为主;大腿、手臂、下腹部可见丘疹。
3.疟疾抗原、流感病毒PCR均阴性,4次血涂片找疟原虫阴性。尿常规:黄色,轻度浑浊,酮体+,隐血1+,比重1.012,pH 5.0;高倍镜视野下见0-2个红细胞,未见白细胞,低倍镜下见0-2个透明管型。
接诊医生从患者的发病情况、疫区接触史、疾病的潜伏期,最终诊断为钩端螺旋体病可能性大。为何如此诊断,请看精简版解析。
A.患者在印度尼西亚旅游,有被蚊虫叮咬史,为什么排除了疟疾?
疟疾的潜伏期6-30天,而且患者发热、眶后疼痛、肌痛、乏力确实与之相符。但是患者发热无规律性,而且4次血涂片找疟原虫阴性、快速疟疾抗原检测阴性,故不考虑疟疾。
B.患者有咳嗽、胸痛、肺部病变等呼吸道感染表现,为什么不考虑病毒性呼吸道感染性疾病?
患者当时是冬天出去旅行,在穿过阿拉伯联合酋长国去印度尼西亚航班上,旁边有咳嗽的旅客,甚至需要排查中东呼吸综合征(MERS)可能。但是,患者呼吸系统症状不是首发症状,是在发病后第5天出现,也就是患者接触该乘客或其他暴露因素后22天才出现症状;而MERS潜伏期2-14天,故不予以考虑。
C.美属维尔京群岛、印度尼西亚岛登革热多发,患者又有蚊虫叮咬史,为什么不考虑感染了节肢动物传播的病毒,例如登革热、 基孔肯亚热和寨卡( Zika)?
同样,这类疾病潜伏期都很短。前期症状:发热、严重的眶后疼痛、肌痛与这些病原体感染相符,但是后期肾功能损害、肺水肿与之不相符合。此外,患者没有登革热感染病史,也并未出现凝血障碍 或出血情况。
D.文献中该医生还比较了立克次体病、伤寒,最终考虑钩端螺旋体感染可能性大。
1.患者在丛林小溪,池塘,瀑布等处游泳,病原体可通过粘膜、擦伤的皮肤进入人体。
2.患者旅游过程中最初的皮疹可能是疾病的第一阶段。
3.疾病的第二阶段,患者出现高热、头痛、咳嗽、皮疹、肌肉关节疼痛、腹痛,疾病进一步进展导致肺部渗出,急性肾功能损伤(肌酐124mmol/L)。此外,尿常规异常、结膜充血也是该病的表现。
患者经头孢曲松、多西环素、左氧氟沙星抗感染治疗后,未再发热,其症状好转,遂予带药出院。
当被问到对该患者有何临床印象时,Dr. Frederic J. Silverblatt 说,患者当时嗜睡,体温40.6℃,旅游回来后发病,问她最关键的一个问题是“What did you do during your stay in Indonesia?”
延伸阅读(摘自文献):
钩端螺旋体病,是由致病性钩端螺旋体引起的人兽共患病,俗称“打谷黄”、“稻瘟病”。钩端螺旋体病遍及世界各大洲,尤以热带和亚热带为著。我国除新疆、青海、甘肃、宁夏外,其他省区市均有过病例报道,并以盛产水稻的中南、西南、华东等地区较为严重。
钩体的宿主非常广泛,鼠类和猪是两大主要传染源。
钩体在微碱并含有一定腐殖质水 (如稻田水)和淤泥中可长期生存,是一种经水传播的疫病。
人在生产劳动或生活中接触受钩体污染水,病原体可通过(破损的)皮肤、黏膜进入到人体而发病。
人体感染钩端螺旋体后,其临床症状分为早期、中期、恢复期。
早期(钩体血症期):多数病人起病急骤,高热伴畏寒及寒战,头痛、肌痛、全身乏力,眼结膜充血,还可同时出现消化系统症状(如恶心、呕吐、腹泻等),呼吸系统症状(如咽痛、咳 嗽、咽部充血、扁桃体肿大),部分患者出现肝、脾肿大,出血倾向。
中期(器官损伤期):患者经过早期的感染中毒败血症之后,会出现咯血、黄疸、血尿、脑膜脑炎等症状。
恢复期或后发症期:患者热退后各种症状逐渐消退,但也有少数病人退热后经数日到3个月左右,再次发热,出现症状,称后发症。少数患者在后发热同时伴有脑膜炎症状,但脑脊液检查正常,不治也可自愈。
此病的诊断主要依靠流行病学资料,结合临床的钩体败血症发热中毒症状以及特殊的器官损害表现。血及其他标本分离钩体,或采用血清学试验可予以确诊。
钩端螺旋体感染后,一般主张青霉素治疗。 对青霉素过敏者,临床应用庆大霉素、四环素、多西环素等均有很好的疗效。
参考文献:
1.Case 22-2017: A 21-Year-Old Woman with Fever, Headache, and Myalgias
2.夏俊花,韩浩月,Katharine F.Lunn,Thomas J.Divers. 钩端螺旋体病(综述)[J]. 国外畜牧学(猪与禽),2017,(03):1-5.
3.人畜共患病防控系列报道(六) 钩端螺旋体病[J]. 中国畜牧业,2014,(14):39-40.
本文为医学界急诊与重症频道原创,欢迎拍砖。文章内容以《新英格兰杂志》原文为准。
版权申明 | 本文原创 欢迎转发朋友圈