�������ߣ���Ө
����������ѧ��ǻҽԺ��ǻ�Ĥ��
������ǻ�Ĥ�װ߲��dz����Ŀ�ǻ�ĤDZ�ڶ��Լ�����Ŀǰ������Ч���ƴ�ʩ�����ڸ��������ڷ��ֿ��ɰ���IJ�����Ŀǰ�������Ϊ���ϵ��ֶΡ���������������뼰��չΪ�װ��ߵ����ƴ������µ���⡣
����1
����ʲô�ǿ�ǻ�Ĥ�װ߲������ܵ���������Щ��
������ǻ�Ĥ�װ߲��Ƿ����ڿ�ǻ�Ĥ����ɫ����Ϊ���������ܱ���ȥ���ٴ�����֯����ѧ�ϲ������Ϊ�����ɶ���������ڿ�ǻDZ�ڶ��Լ������������в�ѧ������ʾ���仼�����������Ⱥ��ͬ�Ӳ���1%������5%���ȡ�
����������������21���ͳ��Ա���2018�˽������в�ѧɸ�飬������ֿ�ǻ�Ĥ�װߵĻ�����Ϊ4.7%����ǻ�Ĥ�װ߰�����Ϊ3%~5%������ǻ��5�������ʽ�Ϊ50%~60%���ⲻ��Ϊ���߸���������ˣ�����ȫ����ҽѧ������ѧ������
������ǻ�Ĥ�װ߲��ķ���ԭ���в���������������������̡����ơ���ǻ�������Ⱦ������ͷ��������HPV����Ⱦ���Ŵ����ء�ά����ȱ���ȣ����⣬ѭ���ϰ���װߵķ�����չҲ��һ����ϵ��
������
������ǻ�Ĥ�װ߲�����Σ����������Щ��
�����ٴ��ϳ����������ʱ���װ߸���������䡣
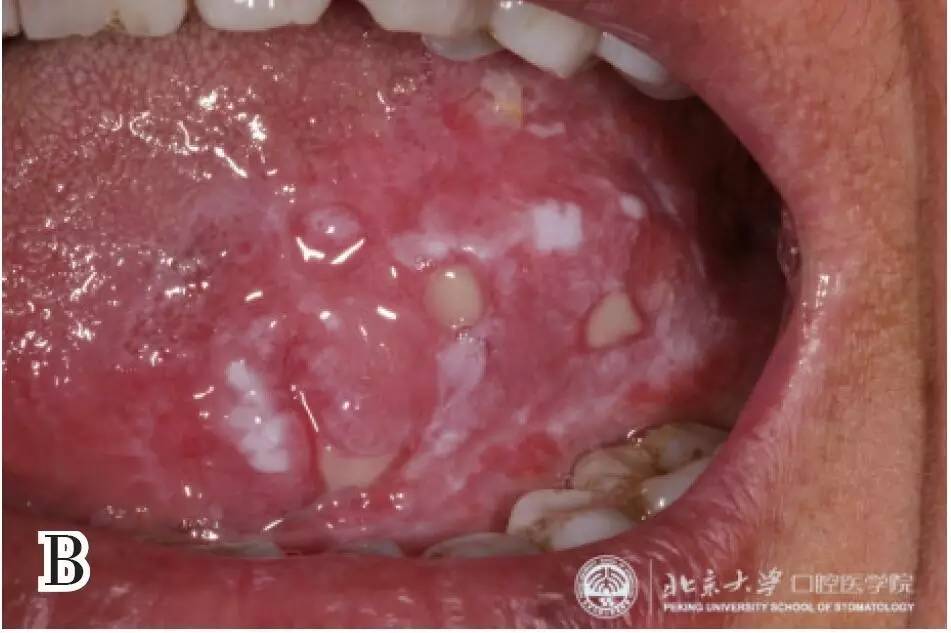
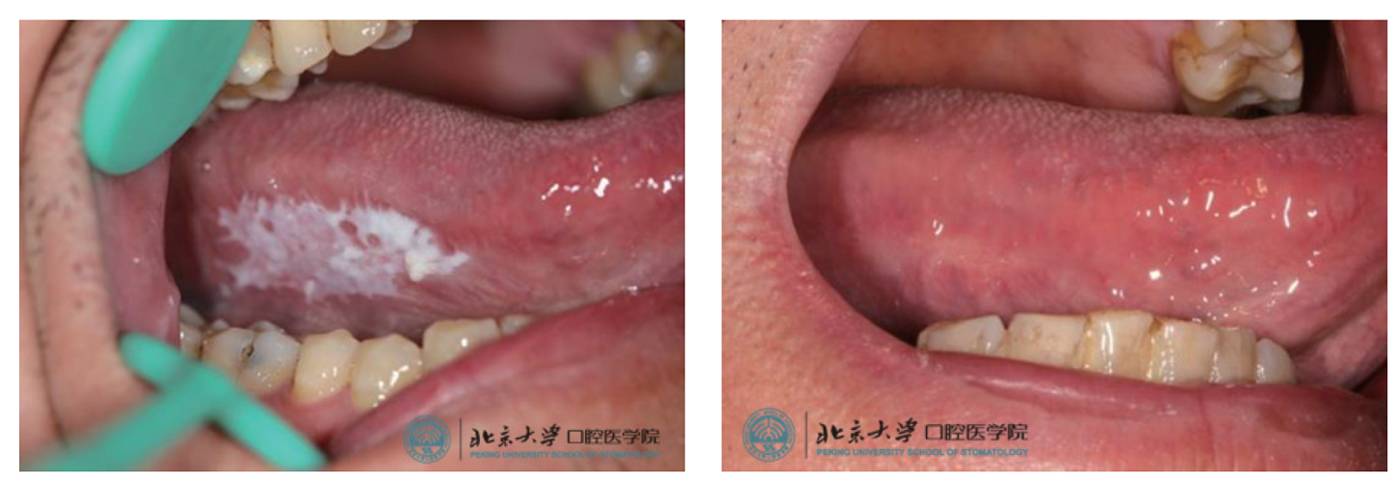
�ٴ�����Ϊ�Ǿ����͵İװߡ��Ǿ����Ͱװ߰����������Ͱװߡ���״�װ������Ͱװߣ�ͼ1����
����
����
����
����ͼ1 �װߵ��ٴ����� A �����Ͱװߣ� B �����Ͱװߣ� C ��״�װߣ� D �����Ͱ���
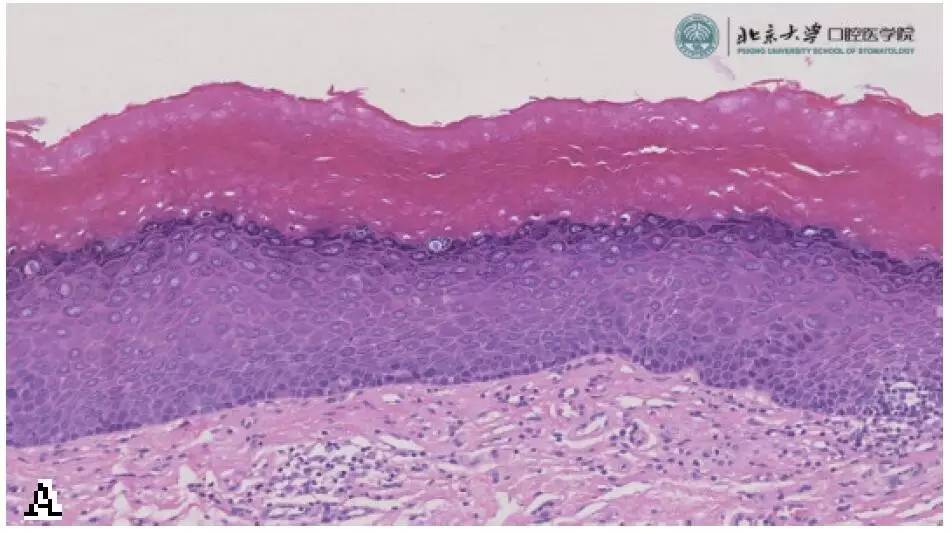
�������ִ����쳣�������쳣�����������س̶ȿɷ�Ϊ�ᡢ�С��ض��쳣������ͼ2�����������س̶ȵ����ӣ��װ߶��ķ���Ҳ��֮���ӡ�
����
����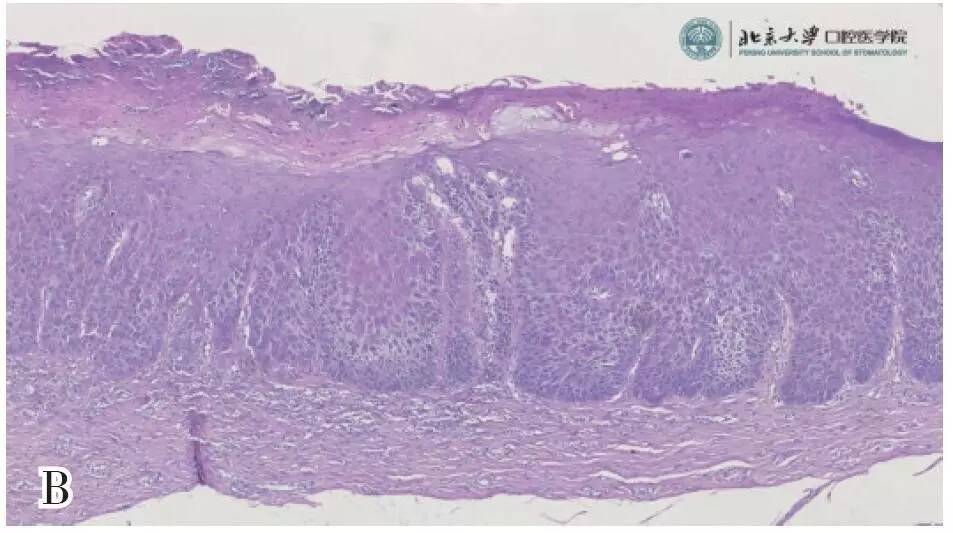
����ͼ2 �װߵIJ������� A��Ƥ����������B ��Ƥ�ж��쳣����
��������Ե���ู���ڵ��ڽ��������İװ߸�����䡣
���������Ⱦ�İװ߸�����䡣�װߵķ����������ǻ�����������ͷ��������Ⱦ��أ�ͬʱ��Щ����Ĵ���Ҳ�����շ��װ߰��䡣
����Խ��Խ���װ��䡣
�������ߣ������Dz����̵�Ů�Ի��߸���������䡣������߸����ҵ���ȥ���������Ե��¼���������չ��
���Խ��İװ�Խ��������䡣
������
������ǻ�Ĥ�װ߲�����Щ���Ʒ�����
������ǻ�Ĥ�װ߲�Ŀǰ������Ч������ҩ���������,��ȡ��ж��쳣�����İװ����Զ��ڸ���Ϊ�����粡���չ�����ɶ��ʱ�ٴ��в�����������������ƣ��ض��쳣��������ѡ�������г���
���������г���Ŀǰ�Ƚϳ��õ����Ʒ���֮һ�������ڶ����ղ��ߡ������İװߣ������г��Ĵ��˽ϴ�����������γɣ���ʱ����Ҫȫ������ֲƤ���Ի��ߵĿ�ǻ������һ��Ӱ�죬������ſ����ȡ�����ѧ����Ϊ����Ƶ���������г������շ��װ߶�䡣
�������⣬��ǻ�Ĥ�װ߲����ɲ���ҩ�����ơ���ѡ�õĸ���ҩ���к��ܲ��ؼ�����ܲ��أ���º��ܲ��ء����Ѻ��صȡ�����ѭ֤ҽѧ�ĽǶ����������ڰװߣ�Ŀǰ��ȱ����Ч�������ֶΡ�
���������г����䶳����Ҳ�ǿ�ǻ�װ߲���һ�������ֶΡ��ŵ�����������г��������������������Ʋ��ʺ������г��İװߣ�ȱ������Щ���Ʒ������ܵ����������߷�Ӧ��ͬʱҲ������ѡ��������쳣����ϸ�������ԡ�
�������ǣ����۲������������ֶΣ���������Ч��ֹ�װߵĸ�����
������
����ʲô�ǹ�����ƣ�
��������Ʒ���Photo Dynamic Therapy, PDT����20����70���ĩ��������һ����������Բ�����֯��ѡ���������¼�����PDT��ָ�ڹ����������£��ڹ�������£��л���ϸ����������ӷ������ܻ���̬�仯������ʱϸ���������˺ͻ����ļ�����
����PDT����Ŀǰ��õ��Ƕ�����������5-����ͪ���������Σ���Ʒ��������ALA��������һ�����ںϳ�Ѫ�쵰��ǰ�������ʱ���Ժ���������Ƥ�����Ĥ��֯�У���������Ծ��ϸ���������գ���������Ϊ����ϸ���ļ�����ʮ�������������չ�������ϸ�����ھ����ض������ĺ����������������������Ӷ�ɱ��������Ծ��ϸ������ALA��ϵģ���Դ����Ϊ630~640 nm�ĺ�ɫ�⣬���ɼ��⣬�����ڷ���ȸ����á�
����Ŀǰ����Ʒ��Ѿ���Ƥ���ơ����Ƽ�������Ƶȹ㷺��չ����Ҫ��������Ƥ����ǰ���䡢Ƥ��ԭλ���������װߡ����װ��ȡ�ͬʱ�����߿���Ⱦ���Լ����ڵ��������ã�Ҳ��Ŀǰ���������ֳ������ʪ�����ѡ�Ʒ���PDT�ڹ������ڿ�ǻ�Ĥ�װ߲�������ȡ�ýϺõ��ٴ�Ч�������ҹ���PDT�������ڿ�ǻ����Ҳ��20������ʷ��������ҪӦ����Ѫ���������ƣ��������ڿ�ǻ�Ĥ�װߵ����ơ�
������
������ǻ�Ĥ�װ߲��Ĺ��������״��Σ�
��������������������౨��PDT���ڿ�ǻ�Ĥ�װߵ����ƣ�����Ч��Լ88%���ϣ�����ʱ��2�꣬���������ƺ��ʽϵͣ������б���Ӧ��PDT���ƿ�ǻԭλ����
��������PDT������ԭ������ϼ��⡢�䶳�ȷ��������а����ԡ����Ե����ԣ����������Ч���ٰװߵĸ�����
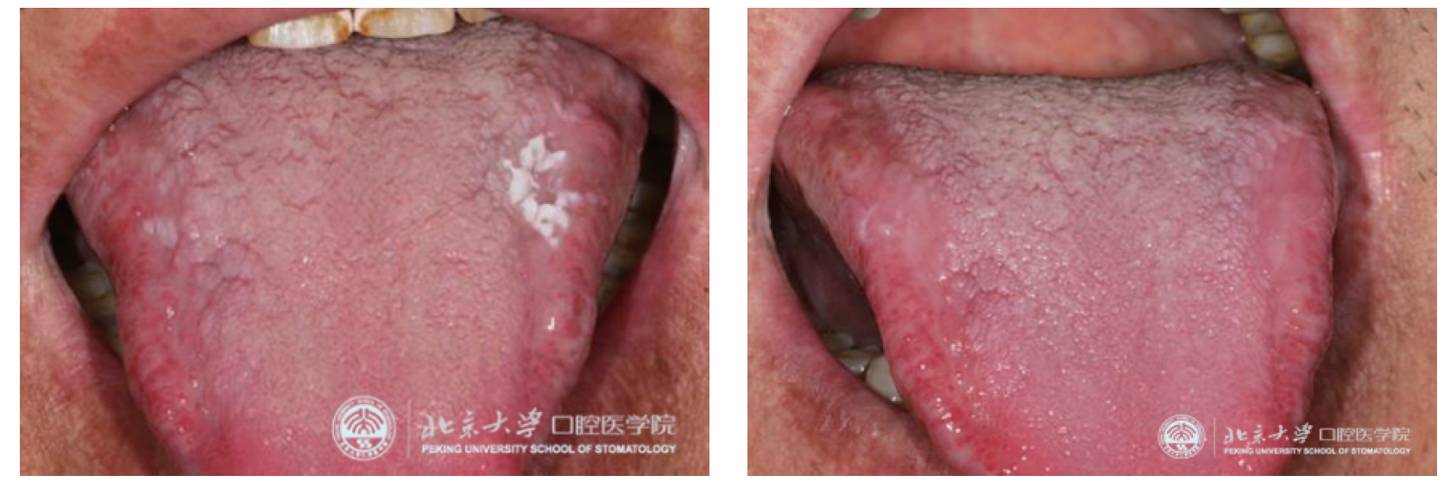
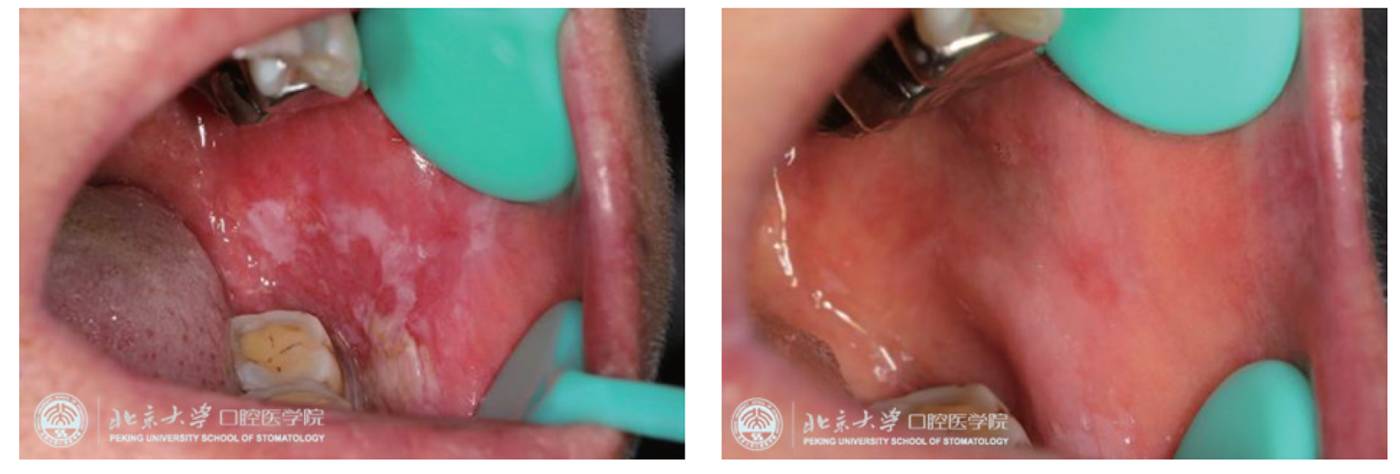
��������Ŀǰ����Ժ�Ѿ��ۼ�ʹ��PDT����50������ǻ�Ĥ�װ��ߣ�������Ч��Ϊ90%���ϣ�ͼ3Ϊ4��PDT���Ʋ����������а����װ߰��쳣�������Ĥ�װߣ������������12���£��ٴ��۲첡���ȶ���
����
����
����
����
����ͼ3 4����PDT���ƿ�ǻ�Ĥ�װ߲���������ǰ����ͼ�������ƺ���ͼ���Ա�
������
��������Ʒ����ƿ�ǻ�Ĥ�װߴ�����Щ��������ս��
����PDT���ƴ��˺�С��Ҳ�����γ��ۡ�������ǰ���������������������ò���ֲ������ҩ����������ܹ⣬����ʱ��ѡ��ֲ���������������������������쳣ϸ����ɱ��������ֲ���������ֱ�dz�����棬��ʱ�ɳ�������������������ҩ����䲿λ������һ��1~2�ܿ����ϡ���ˣ���������������ֶΣ�PDT���ƿ�ǻ�װ߲����߸��������ܣ��ٴ�Ч����Ϊ������PDTΪ��ǻ�װ߲������ṩ��һ���µ�����ѡ��
����������ˣ���ǻ�Ĥ�װߵ�PDT������Ȼ����һ�������⼰��ս�����ȣ���ǻ�����������Ը��������ķ��ô�����ս����ǻ����Һ���Ϸ��ڣ�ͬʱ���������֯�˶�Ƶ�����ⶼΪ���ù���������Чʹ�ô������ѣ���ͬʱ�ֲ����ù�����Ҫ2Сʱ���Ҳ��ܳ�����գ���ֱ��Ӱ�쵽����Ч�������⣬��ǻijЩ���ⲿλ�İװ��Կ����ϲ����Ⱥ������PDT���ơ�
����ĿǰPDT�ڿ�ǻ����Ӧ��ʱ���ж̣��������̼��������д���һ���Ľ��������ͬʱҲ��Ҫ����ʱ�����ù۲졣
�����������Ϊ��ǻ�Ĥ�װ߲��������ṩ��һ���µ�ѡ����˵Ϊ��ǻ�װ߲��ĵ����ƴ����µ���⡣���ڸü������ƿ�ǻ�װ߲�����Ч�Լ���ȫ�ԣ��ٴ����������������������ڹ۲죬���γɻ���ѭ֤ҽѧ֤�ݵĹ淶���������̣��Ա�δ�����ٴ��ƹ�Ӧ�á�ͬʱҲ��Ҫ��һ����������̽����������÷������ưװߵĻ��ơ�
���������
����
������Ө��������ѧ��ǻҽѧԺ��ǻ�Ĥ������ҽʦ����ǻҽѧ��ʿ���л���ǻҽѧ���ǻ�Ĥ��רί������ίԱ��2009���ҵ�ڱ�����ѧ��ǻҽԺ�����ڴ��¿�ǻ�Ĥ���ٴ�����ѧ�����й������о�����Ϊ��ǻ�Ĥ��ǰ������������ƣ���ǻ�Ĥ�������Լ��������̲���ؿ�ǻ�Ĥ�������������Ҽ���ʡ����������Ŀ����������ǻ�Ĥ��ѧר����ȫ�������ڿ�ǻ�Ĥ�ı�����һ�顣
���ԡ��й�ҽѧ��̳��·���տ�ǻ��
��136�ڵ�08~09��
��ת�������ƽ̨����
���������ֿ�ǻ�˵ľ��ʣ�������ǻ������Ҫ����
�������й�ҽѧ��̳��·���տ�ǻ��
 )
)































����˵�������а�